PROMESA: ¿HACIA UN CAMBIO DE PARADIGMA?
El Decreto 379/2025 marca el inicio de unavisión distinta sobre el sistema de salud y susproblemas. Cómo lograr su operatividad siendoun procedimiento optativo. Nos referimosbásicamente a los pedidos de amparo judicialrelacionados con demandas de prestacionesespeciales o de medicamentos de alto costo. Eltema se desarrolla en esta editorial.
Inteligencia artificial y salud: cuandolos datos salvan vidas
La revolución tecnológica está redefiniendo lo quesignifica cuidar de las personas. En el corazón deeste cambio se encuentra la inteligencia artificial(IA), una aliada que ha dejado de ser una promesafuturista para convertirse en una herramienta realen el sector salud.
ALPI se incorpora como nuevo miembro de ACAMI
ALPI Asociación Civil se suma como nuevo miembro a ACAMI, la Asociación Civil de Actividades Médicas Integradas. Esta incorporación representa un importante paso hacia la consolidación de un sistema de salud más solidario, eficiente y accesible, con una visión compartida de alcanzar con estándares cada vez más altos, centrado en el bienestar de las personas.
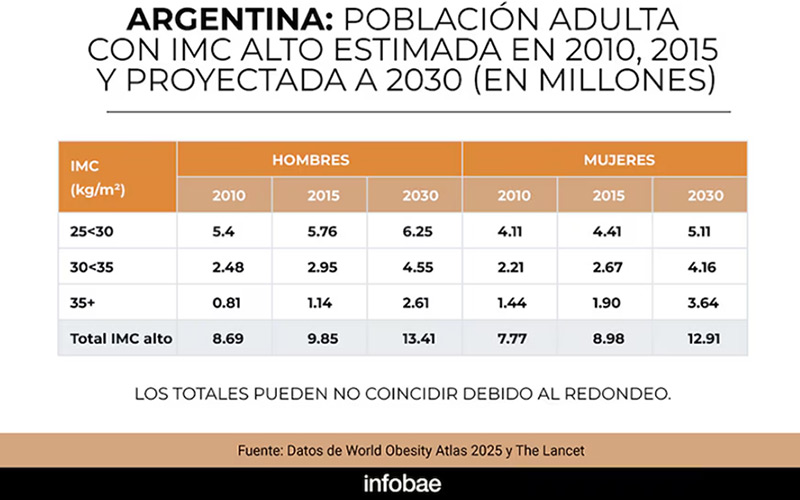
CESAN enfoca sus investigaciones en la calidad de vida de sus pacientes
El Centro de Endocrinología, Salud, Alimentación y Nutrición conocido por sus siglas CESAN, a cargo de la Dra. Simán Menem, es una institución que se ocupa de la evaluación, diagnóstico y tratamientos de pacientes con sobrepeso y obesidad, poniendo a disposición tratamientos integrales para estas patologías.
CAPRESS lanzó su primer Conversatorio con una jornada de reflexión y propuestas para el sector prestacional
Con una amplia convocatoria, se desarrolló en la Facultad de Derecho de la UBA el primer Conversatorio organizado por la Cámara Argentina de Prestadores de la Seguridad Social (CAPRESS). Bajo el lema “Construyendo puentes para una mejor gestión prestacional”, el evento reunió a representantes de clínicas, sanatorios, obras sociales y organismos nacionales para debatir los desafíos actuales del sistema y promover una mirada integral centrada en el paciente.
Ciclo de charlas “+ allá del diálogo” de Fundación SanCor Salud
Renombradas como “+ allá del diálogo”, retornan por quinto año consecutivo estos encuentros virtuales tan especiales, con el compromiso y la actualidad de siempre.
Fundación SanCor Salud anunció el cronograma de encuentros de la edición 2025 de su reconocido ciclo de charlas, que este año celebra un lustro de vigencia y trabajo. Como siempre, serán cuatro conversatorios virtuales, entre los meses de junio y noviembre, a cargo de reconocidos profesionales y expertos en diferentes áreas y temáticas.
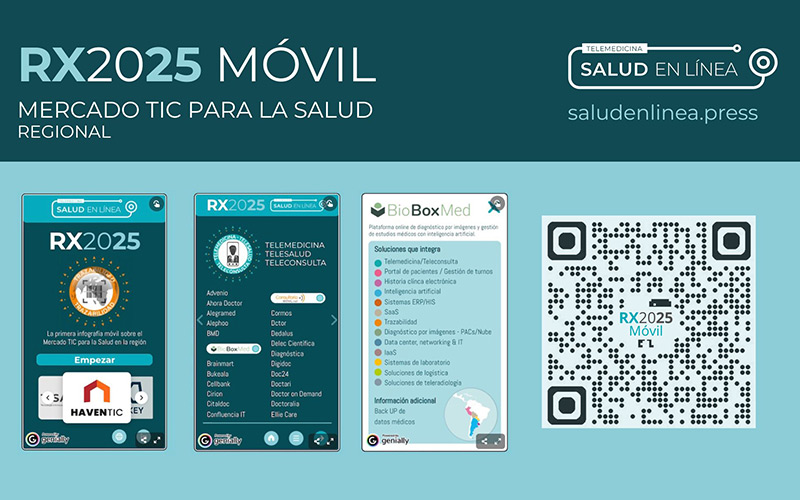
Salud en Línea lanza la versión móvil de RX2025
El medio de prensa especializado en información sobre Tecnologías de la Información y la Comunicación (TICs) para la salud, Salud en Línea, lanzó la versión móvil de la RADIOGRAFÍA PIONERA del MERCADO TICS para la SALUD RX2025, publicada por primera vez en 2024 en formato papel y digital. RX es una infografía sistematizada del segmento de la salud de Argentina y la región que muestra quién ofrece qué solución de IT para el sector de la salud.







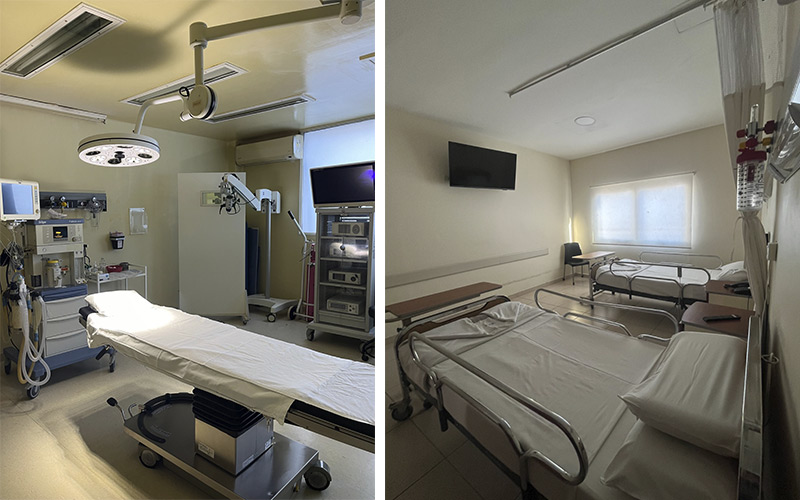
 Fundada en 1943, ALPI nació con el objetivo de combatir la poliomielitis en Argentina. Desde entonces, evolucionó hasta transformarse en un Centro de Rehabilitación Neuromotriz y Respiratorio de referencia nacional, con una trayectoria de más de 80 años al servicio de la comunidad.
Fundada en 1943, ALPI nació con el objetivo de combatir la poliomielitis en Argentina. Desde entonces, evolucionó hasta transformarse en un Centro de Rehabilitación Neuromotriz y Respiratorio de referencia nacional, con una trayectoria de más de 80 años al servicio de la comunidad.