EL SISTEMA DE SALUD ARGENTINO ES INEFICAZ Y COSTOSO
Lo dijo el ministro de salud de la provincia de Buenos Aires, Nicolás Kreplak. Propone una discusión más amplia del sistema de salud, en la que el financiamiento y la integración público privada son elementos fundamentales, pero no únicos ni independientes. Fue en el marco del XXV Congreso Argentino de Salud organizado por ACAMI, en Cardales.
“Hablar de financiamiento en lugar del modelo de atención es una forma de evitar que la discusión siga avanzando”, dijo Kreplak. “Tenemos que lograr un acuerdo que nos permita tener herramientas para poder tomar decisiones de hacia dónde tiene que ir el sistema de salud; un acuerdo entre el sector público y el sector privado, porque es indispensable trabajar en conjunto.”
Kreplak hizo referencia a la necesidad de tomar decisiones estratégicas, que beneficien por igual a la población y a todos los actores del sistema de salud: “En el sector público no buscamos la rentabilidad, por eso podemos sostener abiertos los hospitales. Hoy no hay un sistema de toma de decisiones formal, y cualquiera puede poner un hospital público o privado sin que haya una coordinación”.
En ese sentido, destacó que “la discusión del financiamiento es una discusión que tenemos que supeditar a qué sistema de salud queremos”. Para Kreplak el sistema “es ineficaz y costoso, y sucede algo que no pasa en ningún lugar del mundo: que la salud tenga una libertad de elección en el sentido de que uno puede elegir hacerse una determinada práctica porque le duele algo”, aún cuando no la necesita. Kreplak explicó que está estudiado que los estudios innecesarios sin indicación producen más daños que beneficios, y que “estamos destinando el tiempo y el esfuerzo de trabajadores que nos hacen falta en otros procesos y sectores de la salud para algo que además hace daño. No funciona así, ni para los financiadores ni para la salud”.
Kreplak puso como ejemplo lo sucedido en la pandemia: “Muchas cosas que faltaron en el resto del mundo pero no en la provincia de Buenos Aires, y fue porque integramos el sistema de camas. Se hicieron casi 200 mil derivaciones entre un sistema y otro -Pami, IOMA, privados- y eso hizo que a nadie le falte atención”. En este punto Kreplak destacó que “la seguridad de la información es algo que no se puede discutir y no se puede tercerizar. El Estado tiene que ser el responsable de garantizar la seguridad de la información”.
Kreplak instó a que también se le de la importancia que merece a los sistemas de la información: “En cualquier lugar del mundo donde haya un sistema de salud hay un sistema de información. Hoy es casi cualquier cosa, se cargan datos en un sistema de un consultorio, y esa es información sensible que tiene que tener estándares de seguridad”.

Respecto a la integración de lo público con lo privado, dijo: “Sólo con la información integrada podemos discutir sobre el financiamiento, sobre las auditorías, sobre el uso apropiado de medicamentos de alto costo y sobre la sostenibilidad del sistema”.
Para Kreplak “el mercado de la salud también se puede poner en términos económicos, es un mercado como cualquier otro, aunque no se puede regir por las reglas de la oferta y la demanda, y necesita de otras condiciones”; pero aclaró: “No quiero que sea una imposición del Ejecutivo, queremos que sea un diálogo en el que todos vean que no van a ver a su sector perjudicado. No está sobrando nada en el sistema de salud, está mal distribuido. Y finalizó: “Tenemos que sentarnos a discutir cómo, en un tiempo más corto que largo, cómo podemos hacer para tener un sistema de información integrado, ágil, dinámico y seguro”.
Por su parte, el Superintendente de Servicios de Salud, Dr. Daniel López, en referencia a los principales problemas que enfrenta el sistema de salud en Argentina sostuvo que “tenemos dos problemas fundamentales: el impacto que tiene sobre las obras sociales el incremento de los medicamentos y el tema de la integración en discapacidad, la proyección que tenemos para fin de año con el incremento del nomenclador en discapacidad se va a llevar el 100% del fondo de redistribución, es decir, no vamos a tener plata ni para reintegro ni para subsidios. Por eso estamos hablando con el Gobierno para ver si nos pueden hacer una transferencia de fondos del tesoro nacional para poder terminar el año.” Y dio como ejemplo la proporción del presupuesto que se llevan los medicamentos de alto costo: “lamentablemente la justicia nos hizo cubrir un medicamento que cuesta dos millones cien mil dólares. Estamos totalmente abiertos al que tenga alguna idea de ayudarnos a salir de ese problema, es importante que lo discutamos entre todos porque afecta a todo el sector.”
A su vez, el Lic. Sergio Cassinotti, ex presidente del PAMI, haciendo referencia a la viabilidad y futuro del PAMI dijo: “esto lo digo por mí y lo dije cuando estaba en funciones, lo del PAMI es totalmente inviable. Hace 50 años el PAMI tenía cuatro trabajadores activos por jubilado, hoy no llega a uno por jubilado. De los cinco millones de jubilados que tiene el PAMI, tres no aportaron nunca, y en tercer lugar, no me gusta un modelo que tenga semejante concentración de riesgo, PAMI tiene más del 80% de las personas mayores de 80 años”. Por otro lado, se refirió a la atención en el sistema de salud argentino de extranjeros: “cuando no hay residencia, por supuesto, los extranjeros que están en el país tienen que pagar la cobertura, como lo hacemos nosotros cada vez que viajamos a nuestros países hermanos”.
Por su parte, el Sr. Héctor Daer, Secretario General de la Asociación de Trabajadores de la Sanidad Argentina (ATSA), en referencia a la situación de atención de discapacidad afirmó que “el primer problema, sobre todo el gasto en discapacidad es que no hay control. El pensamiento equivocado de que la discapacidad y las prestaciones de discapacidad las paga un tercero es el primer error de concepción de lo que es el sistema de salud yproducto de ese error es que nadie controla ese gasto. Esto es una parte inicial del problema de la discapacidad”. A su vez, aseguró que “esto llevó a que los certificados de discapacidad aumentaran el 50% entre el 2017 y el 2022, sin que haya habido ninguna cuestión catastrófica en el medio, sino que a muchas personas que padecen alguna enfermedad no invalidante, desde distintos sectores se motoriza que vayan en busca de los “beneficios” de ser discapacitado”. Y agregó: ”nosotros no estamos en contra de que exista la certificación de discapacidad, lo que decimos es: a partir de ahí dar también la evaluación para generar justicia en una sociedad totalmente injusta”. En referencia al tema presupuestario en discapacidad dijo: “lo que pedimos es que en la próxima discusión en el parlamento se incorporen los fondos necesarios, cerca de 104 mil millones de pesos necesarios para financiar esto, porque sino la eclosión del sistema es absoluta”.
También hizo una fuerte crítica al modo de aportes del sistema monotributista: “el pago del monotributo por salud sigue siendo un absurdo total. Alguien que se enferma, se inscribe en el monotributo y tiene derecho a todo. No digo eliminar el monotributo sino ponerle un valor proporcional porque sino es solidaridad invertida. Esto alguna vez vamos a tener que resolverlo”.




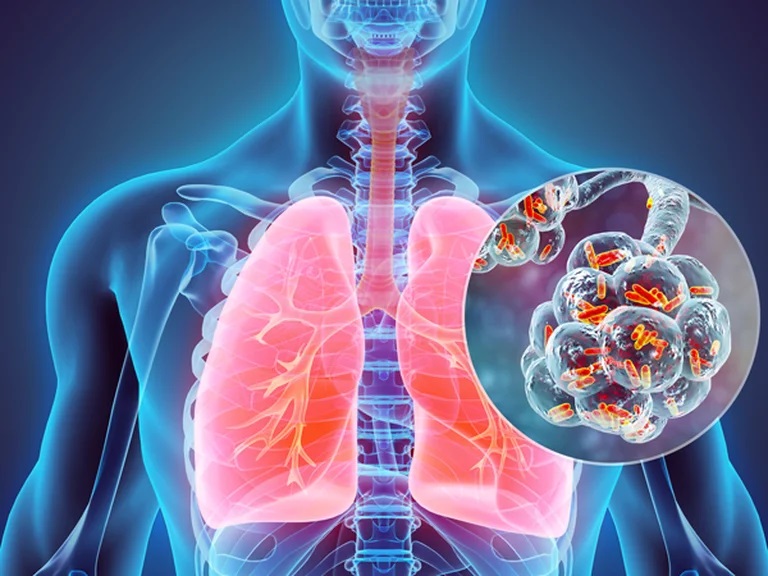
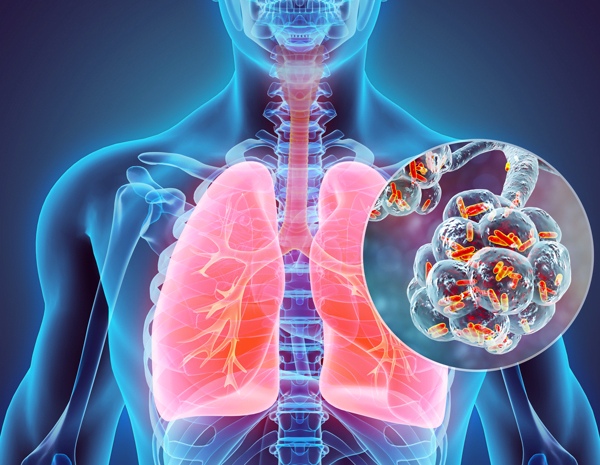
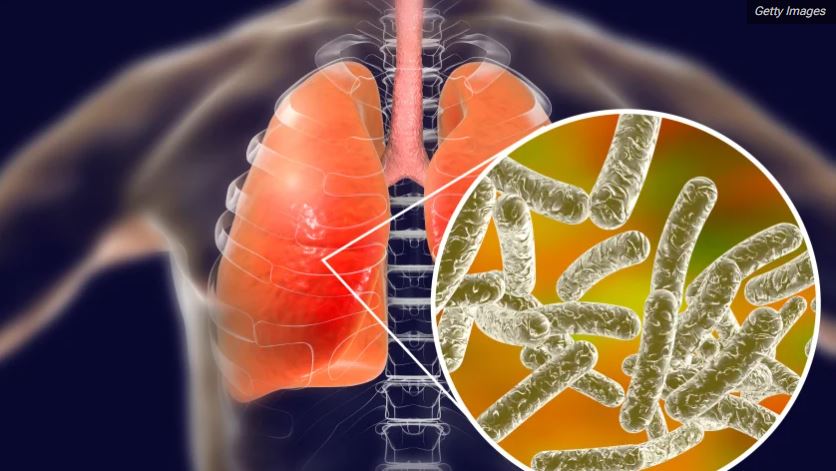 La legionelosis es una enfermedad causada por una bacteria llamada Legionella pneumophila, que vive en sitios de agua dulce como lagos, arroyos y rara vez causa infecciones.
La legionelosis es una enfermedad causada por una bacteria llamada Legionella pneumophila, que vive en sitios de agua dulce como lagos, arroyos y rara vez causa infecciones.

:quality(80)/cloudfront-us-east-1.images.arcpublishing.com/lanacionar/NQAY7XQ5JFDTVDNQA67AXGDYZA.JPG)
:quality(80)/cloudfront-us-east-1.images.arcpublishing.com/lanacionar/I54D2A6Y7RC6PCA2UB5WGIXZYE.JPG)
:quality(80)/cloudfront-us-east-1.images.arcpublishing.com/lanacionar/6I7XUSTPYNHWXDAVS2YNLEHKCY.JPG)