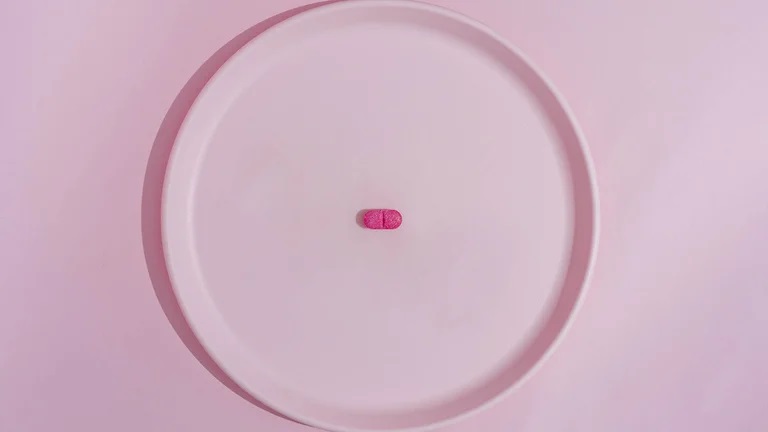
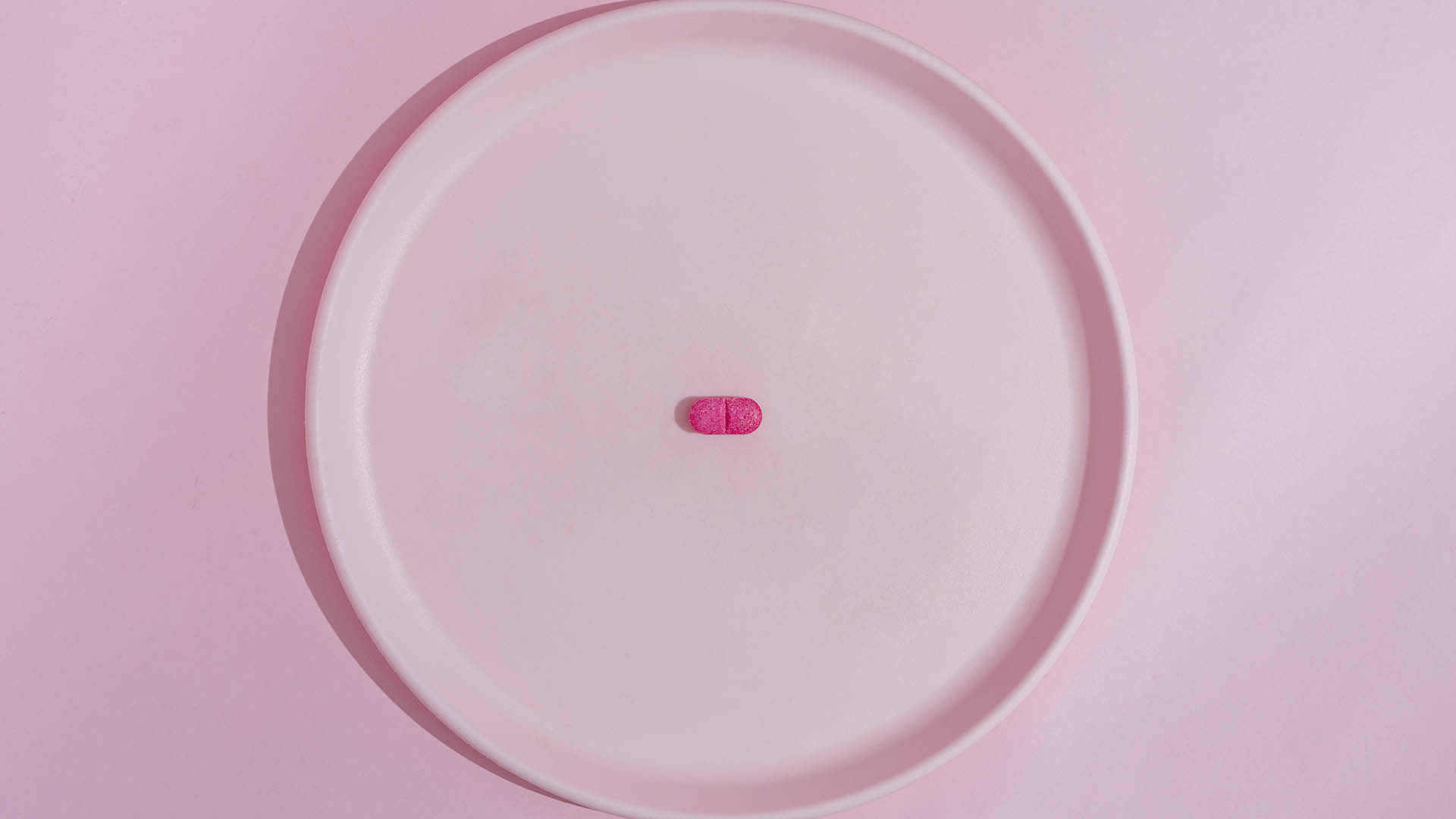
La píldora, producida por Laboratorios Richmond, se venderá primero en la Argentina y -gradualmente- en el resto de la región. Agrupa tres drogas antirretrovirales y la pueden usar las embarazadas
Optimizar la experiencia en el tratamiento cotidiano contra el VIH coloca al paciente más cerca de integrar una fórmula para la que esta enfermedad, actualmente cronificada en el tiempo, pueda ascender otro escalón. Es a través de la fórmula i=i (indetectable=intransmisible) que significa que el paciente con VIH, a partir de ser accesible y constante con su terapéutica de todos los días, se pueda transformar en una persona con carga viral indetectable; que luego convertirá en intransmisible. Dejará de contagiar. Aún queda en profundo estudio la evolución de las remisiones y la extinción de los reservorios del virus.
Para ayudar a que todo esto ocurra se necesita asegurar el acceso y simplificar los llamados “cócteles” de drogas antirretrovirales que en algunos casos hoy superan los 10 comprimidos diarios. Aquí precisamente anida la trascendencia de este lanzamiento de Laboratorios Richmond al que tuvo acceso Infobae: ofrecer una alternativa terapéutica completa para el VIH/Sida a través de un único comprimido por día, que además permitirá mejorar la adherencia en el tiempo, es decir, que el paciente “haga bien y completos los deberes” frente a su tratamiento: que al sentirse mejor no lo deje, que siga estrictamente las indicaciones médicas, que se controle periódicamente y que atienda cualquier comorbilidad, entre otras recomendaciones.
El lanzamiento se inicia hoy en la Argentina, y tendrá un alcance regional en etapas, a medida que las reguladoras sanitarias de cada país otorguen las aprobaciones correspondientes. En diálogo exclusivo con Infobae, Marcelo Figueiras, presidente de Laboratorios Richmond explicó: “Empezamos por Argentina. Vamos a llegar a Chile, Paraguay y Perú en un futuro cercano. Y luego iremos creciendo hacia otros países de la región”.
Figueiras también destacó el valor agregado de la ciencia argentina para este medicamento realmente innovador: “Es un nuevo producto desarrollado por nuestros equipos de trabajo en el país, con estudios clínicos también hechos en el país, y que se elabora en nuestra planta de Pilar. Beneficiará a muchas personas y es un paso más en el acceso al tratamiento de calidad para el VIH”.
En este camino cada vez más fértil hacia la cura del VIH-Sida, el nuevo comprimido ofrece una alternativa terapéutica completa que combina estas tres drogas: dolutegravir (DTG), emtricitabina (FTC) y tenofovir AF (TAF) en dosis fijas, únicas y combinadas (FDC) de los tres principios activos.

Consultada por Infobae, Elvira Zini, directora de Asuntos Científicos de Laboratorios Richmond detalló que “con el tratamiento con TriZevuvir, siempre y cuando el paciente sea adherente, se logra alcanzar una carga viral indetectable rápidamente y ésta se mantiene a lo largo del tiempo”. Otro aspecto innovador y relevante es que este fármaco se puede administrar en mujeres embarazadas.
Uno de los principales desafíos para que el tratamiento sea efectivo es asegurar que los pacientes tomen la medicación de manera regular, para alcanzar una carga viral indetectable, y por eso intransmisible.
Aun así, la adherencia al tratamiento sigue siendo uno de los mayores obstáculos en la lucha contra esta enfermedad, y las razones son múltiples: desde la falta de acceso, especialmente en el interior del país; hasta el hecho de sentirse bien y no tener síntomas, por lo que muchos pacientes no mantienen la regularidad del tratamiento o directamente lo abandonan.
Esta nueva píldora desarrollada en el país por Richmond marcará un antes y un después en el tratamiento del VIH/Sida: la medicación ya fue aprobada por la Administración Nacional de Medicamentos, Alimentos y Tecnología Médica (ANMAT) y es una alternativa que está disponible para el sistema de salud nacional, al ser un producto más accesible para el paciente en una única dosis.
Actualmente las guías de recomendaciones científicas de Estados Unidos, las europeas y las últimas publicadas de la Sociedad Argentina de Infectología (SADI) recomiendan en primera línea el uso de esta nueva medicación como tratamiento integral para el VIH.

El Síndrome de Inmunodeficiencia Adquirida (Sida) es la forma más grave de la infección provocada por el virus de la inmunodeficiencia humana (VIH), un patógeno que ataca el sistema inmune. Afecta a 38 millones de personas en el mundo y cada año, unas 650.000 personas mueren por causas vinculadas con el VIH, según las estimaciones de la Organización Mundial de la Salud (OMS).
En la Argentina se estima que existen actualmente 140 mil personas viviendo con VIH, de los cuales más del 70% recibe una terapia antirretroviral (TARV) que permite reducir la presencia del virus en el organismo, según datos del Boletín de Respuesta al VIH y a las ITS (infecciones de transmisión sexual) difundido por el Ministerio de Salud de la Nación en diciembre de 2021.
Estimular la adherencia, es decir, ayudar a que los pacientes mantengan el tratamiento, contribuye sustancialmente a los objetivos 90-90-90 del Programa de las Naciones Unidas sobre el VIH/sida (ONUSIDA). Esta meta apunta a que el 90% de las personas que viven con el VIH conozcan su estado serológico, que el 90% de los diagnosticados con VIH reciban terapia antirretroviral continuada y, por último, que el 90% de las personas en tratamiento alcancen una carga viral indetectable.
“Será imposible terminar con la epidemia sin proporcionar el tratamiento del VIH a todos aquellos que lo necesiten”, destacan como un latiguillo de manera permanente los expertos de ONUSIDA.
 En la Argentina se estima que existen actualmente 140 mil personas viviendo con VIH. Cuando los pacientes logran reducir la carga viral del VIH/Sida a indetectable, se disminuye el riesgo de ser agente transmisor (Gettyimages)
En la Argentina se estima que existen actualmente 140 mil personas viviendo con VIH. Cuando los pacientes logran reducir la carga viral del VIH/Sida a indetectable, se disminuye el riesgo de ser agente transmisor (Gettyimages)
El TriZevuvir es un único comprimido para tratar el VIH/Sida que combina tres drogas antirretrovirales: Dolutegravir (DTG) -medicamento antirretroviral que pertenece al grupo de los inhibidores de la integrasa-, Emtricitabina (FTC) -medicamento antirretroviral que pertenece al grupo farmacológico de los agentes inhibidores de la transcriptasa inversa análogos de nucleósidos-; y Tenofovir AF (TAF) -medicamento inhibidor de la transcriptasa inversa nucleotídica del virus de la hepatitis B- .
“Disponer de una única dosis mejora la adherencia al tratamiento, porque su toma es muy sencilla, el comprimido es muy pequeño y fácil de deglutir. Se toma una vez por día, en el momento que le quede mas cómodo al paciente, porque se puede tomar con o sin comida. Y como en otros productos para VIH, el packaging que empleamos le permite al paciente llevar un solo comprimido sin sacarlo de su envase original”, detalló en diálogo con Infobae Elvira Zini, directora de Asuntos Científicos de Richmond.
Además, los pacientes de cualquier rango etario y en cualquier estadio de la enfermedad pueden iniciar el tratamiento para el VIH/Sida con este comprimido diario único. E incluso es un tratamiento completo que pueden llevar adelante las mujeres gestantes en cualquier etapa del embarazo.
Para lograr el éxito del tratamiento, también es fundamental detectar la infección por VIH es sus estadios iniciales: “Dada la seguridad que tienen los tratamientos actuales, es muy importante testearse e iniciar el tratamiento cuando todavía se está en un buen estado de salud, porque esto disminuye el riesgo de contraer la enfermedad y mejora la calidad de vida. Además al tener baja carga viral, se disminuye el riesgo de ser transmisor”, señaló Zini.
 La toma del uni-comprimido diario es muy sencilla, porque es muy pequeño y fácil de deglutir. Se toma una vez por día, en el momento que le quede mas cómodo al paciente, porque se puede tomar con o sin comida (GETTY)
La toma del uni-comprimido diario es muy sencilla, porque es muy pequeño y fácil de deglutir. Se toma una vez por día, en el momento que le quede mas cómodo al paciente, porque se puede tomar con o sin comida (GETTY)—Doctora Zini, ¿cómo impacta este nuevo tratamiento de “una píldora” en el paciente con VIH?
—Elvira Zini: No podemos hablar de remisión en VIH porque el virus, aún estando indetectable, se mantiene latente, en reservorios. Sí, podemos hablar de indetectabilidad del virus. Con este tratamiento, siempre y cuando el paciente sea adherente, se logra alcanzar una carga viral indetectable rápidamente y ésta se mantiene a lo largo del tiempo. Hago hincapié en el concepto de adherencia, siendo indispensable para lograr que ese objetivo se mantenga en el tiempo.
—¿Cuáles son los detalles del ensayo clínico que basado en una tecnología de vanguardia combinó tres drogas antivirales en una sola pastilla?
—El TriZevuvir es un comprimido que se basa en un tratamiento aprobado, por ende el estudio clínico que se realizó es para demostrar que la formulación no impacta en la biodisponibilidad de los tres componentes; esto significa que este comprimido versus el tratamiento que se realiza hoy tiene una biodisponibilidad bioequivalente.
Cómo es el tratamiento
 El nuevo producto fue desarrollado por el equipo de trabajo de Laboratorios Richmond en Argentina, con estudios clínicos en el país, y se produce en la planta ubicada en Pilar (Crédito: Laboratorio Richmond)
El nuevo producto fue desarrollado por el equipo de trabajo de Laboratorios Richmond en Argentina, con estudios clínicos en el país, y se produce en la planta ubicada en Pilar (Crédito: Laboratorio Richmond)Su forma de administración es un comprimido recubierto por vía oral, una vez al día con o sin alimentos. Su formato de comprimido es pequeño y fácil de deglutir. Además, la eficacia y seguridad de esta combinación fue demostrada en diversos estudios clínicos que incluyó la población de mujeres embarazadas.
En Argentina, recientemente se aprobó la Ley Nacional de VIH, Hepatitis Virales, Tuberculosis e Infecciones de Transmisión Sexual que asegura el tratamiento antirretroviral de forma gratuita, pero también aborda el aspecto psicológico y propone un abordaje integral desde la salud colectiva. Esto significa un cambio de perspectiva con foco en lo social que se propone mejorar la calidad de vida y prevenir muertes evitables.
La cura más cerca
 El Sida es la forma más grave de la infección provocada por el virus de la inmunodeficiencia humana (VIH), un patógeno que ataca el sistema inmune de las personas (Gettyimages)
El Sida es la forma más grave de la infección provocada por el virus de la inmunodeficiencia humana (VIH), un patógeno que ataca el sistema inmune de las personas (Gettyimages)La 24º Conferencia Internacional sobre el SIDA, que se desarrolló en Montreal, Canadá, y finalizó anteayer, ayudó a instalar en el debate público qué necesitan aún los enfermos de VIH y cuáles son las zonas vulnerables de la enfermedad que todavía cuesta visibilizar. Si bien en esta cumbre mundial de expertos sobre la patología se presentaron casos de pacientes que lograron controlar la enfermedad, son pacientes que aún mantienen reservorios del virus en el organismo, lo que marca que hay esperanza pero queda un camino pendiente hacia la cura del VIH/Sida.
—¿Cuán cerca estamos de la cura del VIH/Sida ?
—Elvira Zini: Es una pregunta delicada. Sin embargo, dado que hay pacientes que han tenido remisión, se está estudiando estos casos en profundidad para encontrar una terapéutica que permita eliminar al virus de los reservorios y ahí sí lograr erradicarlo. Por el momento, se focaliza en terapias que mejoren la adherencia, cómo tratamientos de un solo comprimido diario, o tratamientos que puedan administrarse cada varios meses y de maneras innovadoras. Ese es el avance más palpable que estamos viendo en el tratamiento de esta enfermedad crónica.
—¿Cuál es el panorama respecto a la cronicidad que logró hoy la enfermedad y el escaso avance de las vacunas?
—Elvira Zini: Hoy el foco está puesto en ofrecer tratamientos que optimicen la adherencia, sabiendo que el VIH es una patología crónica, que la esperanza de vida (en aquellos que no tienen comorbilidades) es similar a la de las personas que no conviven con el virus y que justamente con la cronicidad aparecen otras patologías cómo la hipertensión, dislipemias, entre otras, que no se deben descuidar.
Por eso, actualmente estamos en una situación muy diferente a la de cuando iniciamos el desarrollo de medicamentos para el VIH dónde recién aparecían los primeros cócteles. Se avanzó mucho y todavía queda un camino por recorrer.
 Marcelo Figueiras, presidente de Laboratorios Richmond, tiene junto a su equipo de científicos una extensa historia en la investigación y producción de medicamentos para el HIV. En 1998 elaboró la famosa AZT
Marcelo Figueiras, presidente de Laboratorios Richmond, tiene junto a su equipo de científicos una extensa historia en la investigación y producción de medicamentos para el HIV. En 1998 elaboró la famosa AZT
Laboratorios Richmond es una empresa farmacéutica argentina con presencia en la región y cuenta con una larga trayectoria en medicamentos para el tratamiento del VIH: desde 1996 se lanzaron 25 productos, de los cuales 18 fueron el primer genérico en el país y 5 dosis fijas, únicas y combinadas (FDCs) propias.
El primer hito del laboratorio argentino se alcanzó 1997, cuando elaboró el primer genérico de Didanosina y un año después de Zidovudina, la famosa AZT. En 1999 también desarrolló el primer genérico de Indinavir. En aquellos años la industria farmacéutica ya comenzaba a desarrollar combinaciones y así fue que en el 2000 Richmond fue el primer laboratorio en presentar un genérico que combinaba Lamivudina y Zidovudina. En 2017, Richmond lanzó el primer genérico de la combinación de Efavirenz, Emtricitabina y Tenofovir DF, un tratamiento completo muy reconocido, con una composición innovadora.
“Este es el camino que nos propusimos hace muchos años, cuando al comienzo de la epidemia de VIH desarrollamos el primer genérico de un inhibidor de la proteasa en el mundo. Hemos desarrollado otros tantos productos que salvaron vidas en distintas patologías, sin olvidarnos de la producción de vacunas en la pandemia y haber sido parte de la mayor campaña de vacunación de la historia”, concluyó Figueiras a Infobae.
|Fuente: www.infobae.com